انحناء العمود الفقري
يُعرف انحناء العمود الفقري باسم “الجنف” وهو اضطراب يتم تشخيصه في الغالب خلال فترة النمو يبدأ الجنف الذي يتطور بسبب انحناء الفقرات إلى اليمين أو اليسار أو الدوران حول نفسها لأسباب مختلفة في سن مبكرة ويمكن أن يؤثر بشكل خطير على حياة الشخص إذا تُرك دون علاج.
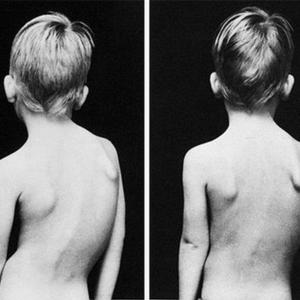
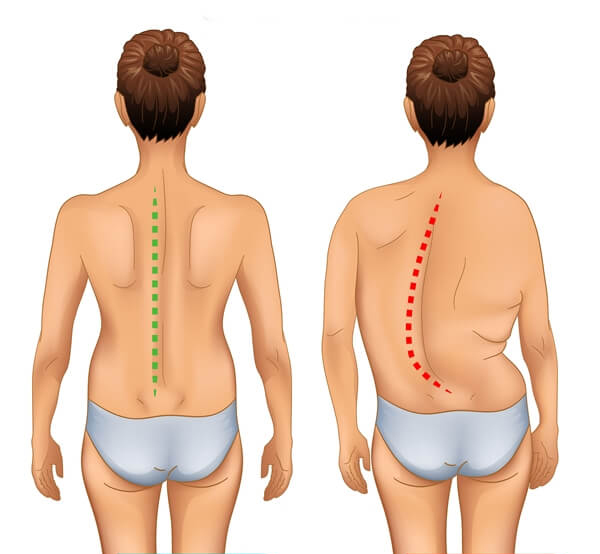
الجنف هو أقدم تشوه معروف للعمود الفقري بنسبة حدوث 0.2-6٪. في حين أنه يمكن أن يتطور لأسباب مختلفة مثل الصدمات واضطرابات النمو الخلقية ، إلا أن سبب 80٪ من حالات الجنف غير معروف. عادة ما يتم ملاحظته من قبل الأم والأب في بداية سن النمو ، مع وجود نتائج مثل عدم تناسق الكتف ، وتورم في جزء من الظهر ، وعدم وقوف الوركين على نفس المستوى.
الجنف؛ إنه انحناء جانبي للعمود الفقري يزيد عن 10 درجات. في العمود الفقري الطبيعي والصحي تمتد الفقرات في خط مستقيم من الأعلى إلى الأسفل ، أي في مناطق الرقبة والظهر والخصر عند النظر إليها من الخلف. في الجنف يتم إزاحة الفقرات إلى اليمين أو اليسار وفي نفس الوقت تدور حول محورها لهذا السبب يتم تعريفه على أنه تشوه ثلاثي الأبعاد.
بسبب الجنف بالإضافة إلى العمود الفقري تحدث التحولات في الورك والقفص الصدري وشفرات الكتف وتحدث اضطرابات في الشكل والمظهر الخارجي عند نمو الأطفال ، يتسبب هذا الوضع في تحميل غير طبيعي في العمود الفقري النامي والنمو ، ونتيجة لذلك يؤدي الى تشوهات في الفقرات
هذا الاضطراب الذي يُلاحظ بشكل متكرر عند الأولاد في فترة ما قبل المدرسة هو أكثر شيوعًا بمقدار 3-5 مرات عند الفتيات في سن المراهقة اعتمادًا على معدل النمو. يتم اكتشاف الجنف الذي لا يسبب شكوى قوية في الفترة المبكرة لدى المريض ، بشكل عرضي نتيجة للفحوصات المدرسية أو الأشعة السينية المأخوذة لأي سبب من الأسباب من ناحية أخرى يعد اضطراب مظهر جسم الطفل من أهم أسباب استشارة الأسرة للطبيب. تعتبر اضطرابات التناسق في الكتفين ، وشفرات الكتف ، ومستوى الثدي ، وثنيات الخصر هي النتائج الأولى اللافتة للنظر قد يكون هذا مصحوبًا بألم في الظهر والرقبة مع زيادة درجة الانحناء ، قد تحدث أيضًا ضائقة تنفسية.
الاعراض
- إذا كان لدى الشخص عدم تناسق في الخصر أو الظهر
- أحد الكتفين أعلى من الآخر
- يكون أحد الكتفين أكثر بروزًا أو أكثر بروزًا من الآخر عند النظر إليه من الخلف
- إذا بدت إحدى الرجلين أطول من الأخرى
- إذا ظهر أن الجذع أو القفص الصدري قد تحول إلى جانب واحد
- إذا بقيت الضلوع على جانب واحد من الجسم أعلى من الجانب الآخر عندما ينحني الشخص إلى الأمام
- إذا كانت الملابس دائمًا بشكل غير متماثل على الفرد ، فيجب الشك في أنه قد يكون هناك تشوه في العمود الفقري.
حول الجنف
قد لا يظهر الجنف أي أعراض في الفترة المبكرة. حتى لو ظهرت أعراض الجنف ، في معظم الأحيان ، لا يتم اتخاذ أي إجراء لأنه لا يسبب الكثير من الشكاوى لدى الشخص. حتى لو كانت هناك شكاوى ، فهي قليلة جدًا. لهذا السبب ، يتم اكتشافه بالمصادفة ، إما نتيجة لمسح المدرسة أو بالأشعة السينية المأخوذة لأي سبب من الأسباب. الاكتشاف الأول الذي يأخذ الأسرة إلى الطبيب عادة هو الاضطراب البصري. الاكتشاف الأول للجنف المجهول السبب هو أن أحد الكتفين أعلى من الآخر. عدم التناسق في الكتفين ، مستوى الثدي ، طيات الخصر أو الجذع هي أول اضطرابات بصرية ملحوظة. يوجد آلام الظهر وأسفل الظهر في 40٪ من الحالات. الانحناءات التي تزيد عن 50 درجة يمكن أن تسبب ضائقة تنفسية.
قد لا يكون المسار الطبيعي للجنف هو نفسه دائمًا. قد يتطور انحناء العمود الفقري ، أو يظل كما هو ، أو نادرًا ما يتحسن. زيادة 5 درجات أو أكثر في العمود الفقري للمنحنيات التي تزيد عن 20 درجة في فحصين متتاليين أو أكثر ، وزيادة 10 درجات للمنحنيات التي تقل عن 20 درجة تعتبر تقدمًا. الانحناءات المزدوجة ، والانحناءات في المنطقة الظهرية ، والجنس الأنثوي ، ودرجة عالية من الانحناء في وقت التشخيص. معدل التقدم منخفض جدًا في الانحناءات التي تقل عن 30 درجة. يتم سرد درجات الجنف على النحو التالي ؛
التصنيف الزمني
- الطفولة: 0-2 سنة
- فترة الأحداث: 3-9 سنوات
- فترة المراهقة: 10-17 سنة
- البلوغ: 18 سنة وما فوق
التصنيف حسب التنسيب
عند فحص البنية التشريحية للجنف ، يمكن تصنيفها على أنها فقرات الرقبة والعنق وأعلى الظهر والفقرات الظهرية الإقليمية والفقرات أسفل الظهر والفقرات القطنية والفقرات القطنية الإقليمية.
التصنيف الزاوي
تُستخدم طرق التصوير لتصنيف الجنف الزاوي. بعد طريقة التصوير ، يتم تشخيص انحناء العمود الفقري من حيث الزاوية. هذه الطريقة مفيدة بشكل خاص عند اتخاذ قرار بشأن الحاجة إلى التدخل الجراحي في الجنف.
الزوايا التي تقل عن 10 درجات: هذه الدرجة التي تسمى في اللغة الطبية “عدم تناسق العمود الفقري” ليس لها أي تأثير على صحة الإنسان. يجب أن يكون الانحناء أعلى من 10 درجات حتى تتم معالجة الانحناء. نظرًا لأن الانحناءات منخفضة الدرجة لا تشكل خطر الإصابة بالجنف في المستقبل ، يجب فحص المريض على فترات منتظمة. الشيء المهم هنا هو تحديد ما إذا كان الجنف قد تقدم أم لا.
الزوايا بين 20 و 40 درجة: الانحناءات من 20 إلى 40 درجة أكثر شيوعًا في مرحلة المراهقة. في هذه الدرجة ، التي تعتبر جنفًا معتدلًا ، غالبًا ما تكون التمارين والعلاج الطبيعي والمشد فعالة جدًا.
الزوايا عند 40 درجة: أكملت منحنيات الجنف 40 درجة نموها وتقدمها إلى حد كبير. انحناء الظهر فوق 45-50 درجة للتدخل الجراحي. يجب أن يكون الانحناء في منطقة الخصر 40 درجة.
في 80% من مرضى الجنف، لا يمكن تحديد سبب الانحناء. ومع ذلك، عند النظر إلى التشوهات الهيكلية التي تسبب الجنف، يمكن القول أن التشوهات الهيكلية الخلقية، وأمراض الأعصاب والعضلات (الشلل الدماغي، تكهف النخاع، شلل الأطفال، أمراض العضلات، وغيرها)، وأورام العمود الفقري، والصدمات النفسية، والتهابات العمود الفقري، والأمراض الأيضية يمكن أن يسبب الجنف. بالإضافة إلى ذلك، فإن الاضطرابات الوضعية والاختلافات في طول الساقين هي أيضًا من بين أسباب الجنف. ويمكن شرح أسباب الجنف بإيجاز على النحو التالي؛
- الجنف الخلقي الناتج عن تشوهات هيكلية في بنية عظام العمود الفقري
- جنف الأطفال والأحداث الذي يبدأ في مرحلة الطفولة المبكرة
- الجنف الناتج عن أسباب عصبية عضلية مثل الحثل العضلي
- الجنف الناتج عن أمراض النسيج الضام مثل متلازمة مارفان ومتلازمة إهلرز دانلوس
- الجنف الناجم عن أمراض التهابات شلل الأطفال والصدمات
- الجنف الناتج عن اختلاف طول الساق ومشاكل في مفصل الورك والركبة.
يمكن تشخيص الجنف عن طريق فحص الطفل. يمكن ملاحظة عدم التناسق في خط الوسط عند النظر إلى العمود الفقري العاري من الجانب الآخر. عندما يميل الطفل إلى الأمام ، يكون هناك انحناء وانحناء على جانب واحد ، وتورم في الضلع على الجانب الآخر. هذه النظرة تسمى سنام التمزق. قد يصعب ملاحظة هذه الصورة في بعض حالات “الجنف المتوازن”.
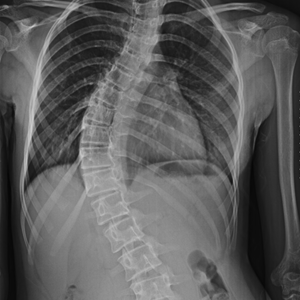
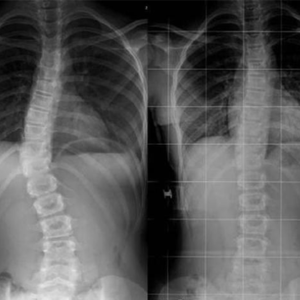
في تشخيص الجنف ، يتم أخذ أول فيلم أشعة سينية. الهدف هو تأكيد انحناء العمود الفقري ، وتحديد حجمه وموقعه ، وتحديد ما إذا كان هناك عيب وراثي مصاحب في بنية العظام. يجب أن تؤخذ الأشعة السينية كل ستة أشهر ويجب متابعة الجنف. من ناحية أخرى ، يمكن تطبيق دراسات التصوير الأخرى مثل التصوير الومضاني للعظام أو التصوير المقطعي المحوسب (CT) أو التصوير بالرنين المغناطيسي (MR) على المرضى الذين يعانون من اضطرابات عصبية أو الذين سيخضعون لعملية جراحية.
يتم تأكيد التشخيص بسهولة عن طريق التصوير الشعاعي المباشر الذي يُجرى للاشتباه في الإصابة بالجنف. نادرًا ما يلزم التصوير بالرنين المغناطيسي. نظرًا لاستخدام الفحص الإشعاعي كثيرًا في متابعة وتشخيص الجنف ، يجب توخي الحذر الشديد لحماية المبيض والثدي بألواح الرصاص عند هؤلاء الأطفال في سن النمو.
تُعرَّف منحنيات الجنف على أنها منحنيات رئيسية وثانوية. يُطلق على المكان الذي يكون فيه الانحناء أكثر زاوية ، أي الفقرات التي تدور أكثر من المحور الرأسي وتتحرك بعيدًا عن خط الوسط ، القمة. يُسمى الجنف أيضًا وفقًا لمستوى العمود الفقري حيث توجد القمة. يطلق عليه جنف عنق الرحم في منطقة قمة الرقبة ، والجنف القطني في منطقة أسفل الظهر ، والجنف الصدري في الظهر. في بعض الأحيان يمكن أن يحدث في أكثر من منطقة واحدة في نفس الوقت:
على سبيل المثال ، عندما يحدث في كل من الظهر وأسفل الظهر ، يتم تعريفه على أنه جنف صدري قطني. وهو أكثر شيوعًا في منطقة الظهر (الصدري).
يتم تحديد شكل ودرجة الجنف على الصور الشعاعية. الطريقة الأكثر استخدامًا لهذا الغرض هي زاوية كوب. يتبع الجنف زاوية كوب وعمر النمو ويتم تحديد طرق العلاج المناسبة. يتم قياس زاوية كوب بمساعدة الخطوط المرسومة من الحد العلوي للعمود الفقري حيث يبدأ الانحناء والحد السفلي للعمود الفقري حيث ينتهي الانحناء. انظر إلى الزاوية بين الخطوط العمودية المرسومة على هذه الخطوط (أي محور الفقرة حيث يبدأ الانحناء ومحور الفقرة حيث ينتهي).
نادرًا ما يتراجع الجنف تلقائيًا. لا يمكن التنبؤ بكيفية تقدم الجنف في بداية سن النمو. تظهر بعض الدراسات في السنوات الأخيرة أن الأطفال الذين لديهم سمات جينية معينة قد يتقدمون. يتم استخدام معايير متابعة مهمة لتحديد العلاج في الجنف. ولكن في بعض الحالات ، يكون التقدم متكررًا وتكون العلاجات أقل نجاحًا. هؤلاء؛
- درجة عالية من الانحناء في وقت التشخيص
- تقوس مزدوج في الظهر والخصر
- الجنف العصبي العضلي
- التقلص الشديد وتقلص العضلات
يتم تحديد نوع العلاج الذي سيتم تطبيقه من خلال النظر في مخاطر تقدم انحناء العمود الفقري. طرق العلاج المقبولة في علاج الجنف هي:
- المراقبة والمتابعة المستمرة
- تطبيقات مشد
- تمارين الجنف وتطبيقات إعادة التأهيل الخاصة
- جراحي
في الأطفال الذين لم يبدأ النمو لديهم ، يوصى عادةً بمتابعة متخصصة إذا كانت زاوية كوب أقل من 15 درجة. يجب أن تستمر تمارين الجنف الخاصة وبرامج إعادة التأهيل في أولئك الذين لديهم زاوية كوب من 15 إلى 20 درجة. يجب تطبيق برامج إعادة التأهيل المكثفة للجنف للأطفال بزاوية كوب أكبر من 25 درجة.
في مرحلة المراهقة ، عندما تظهر أولى علامات النمو ، أي نمو الشعر ، أو تغير الصوت ، أو زيادة الطول ، أو نمو الثدي عند الفتيات ، أو الحيض ، يجب توخي الحذر الشديد ويجب علاج الأطفال. نظرًا لأن سرعة الانحناء والمخاطر أعلى لدى هؤلاء الأطفال ، يجب حساب خطر التقدم بدلاً من درجة زاوية كوب ويجب التخطيط للعلاج وفقًا لذلك. يجب على الأطفال الذين يعانون من مخاطر عالية من التقدم بالتأكيد استخدام الكورسيهات بالإضافة إلى تطبيقات العلاج الطبيعي وإعادة التأهيل. يجب أن يستمر علاج الدعامة ما بين 16 ساعة و 23 ساعة يوميًا حتى اكتمال النمو ، اعتمادًا على حالة النمو ودرجة الانحناء.
يمكن تطبيق العلاج الجراحي إذا كانت زاوية كوب أعلى من 50 درجة في الأفراد المذكورين أعلاه والذين لديهم مخاطر عالية للتقدم والذين لا ينجح علاج الكورسيهات بالنسبة لهم. في جراحة الجنف ، يتم أخذ العمود الفقري إلى خط الوسط باستخدام الصفائح والمسامير ، وفي بعض الأحيان تبقى هذه المعادن في أجسام هؤلاء الأطفال. يجب أن يكون معروفًا أيضًا أن الجراحة ستخلق مشاكل في وقت متأخر.